ライム病
一種のスピロヘータの感染で引き起こされる人獣共通感染症の一つ
ライム病︵Lyme disease、ライムボレリア症︿Lyme borreliosis﹀︶は、ノネズミやシカ、野鳥などを保菌動物とし、マダニ科マダニ属 Ixodes ricinus 群のマダニに媒介されるスピロヘータの一種、ボレリア Borrelia の感染によって引き起こされる人獣共通感染症の1つ[1]。感染症法における四類感染症である。野生動物では感染しても発症しないが、人、犬、馬、牛では臨床症状を示す。名前の由来は、アメリカコネチカット州のライム及びオールドライムで1975年に最初に確認︵記載は1977年[2]︶されたことにちなむ。
発生地
編集媒介者
編集
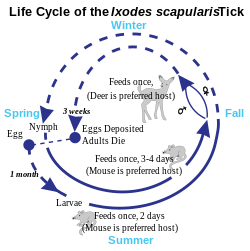
ライム病ボレリアを媒介する Ixodes ricinus 群のマダニは、北半球の温帯から亜寒帯に広く分布している。ユーラシア大陸では I. ricinus とシュルツェマダニ I. persulcatus が、北アメリカ大陸では I. scapularis と I. pacificus が Borrelia burgdorferi を消化管に保菌しており、媒介者として機能している。具体的には、病原体を保有するノネズミや鳥から吸血し、病原性を有したマダニにより媒介する。日本ではシュルツェマダニが媒介者となっているほか、ヤマトマダニから B. japonica が高確率で検出されているが、この種は病原性がないかきわめて微弱であると考えられている。シュルツェマダニは北方系で、日本では中部地方以北で密度が高く、北海道では平地の草むらでも普通に見られる。
病原体
編集
本病の病原体であるボレリアは、全長約10μm、直径0.2 - 0.3 μm の螺旋状のスピロヘータ。遺伝学的性状により現在までに10種に分類される[4]。本病を引き起こすものは広義の、ボレリア・ブルグドルフェリ Borrelia burgdorferi であるが、本種は下記のように分けられており、
●狭義のボレリア・ブルグドルフェリ B. burgdorferi︵アメリカの典型的ライム病の病原体︶
●ボレリア・ガリニ B. garinii︵神経症状を主として引き起こす︶
●ボレリア・アフゼリ B. afzelii︵慢性萎縮性肢端皮膚炎の病原体︶
などの数種類が確認されている。日本ではシュルツェマダニからボレリア・ガリニと、ボレリア・アフゼリが検出されている。
症状
編集
診断と治療
編集
病原体を培養するのは非常に難しいため、血液中の細菌に対する抗体価を測る方法が一般的である[5]。患者からの2次感染の可能性はない。ライム病の初期には抗体価が陰性のことが多く、感染していない人に陽性反応が出ることもあるので、典型的な症状の有無、発生地域に住んでいるか、あるいは発生地域を訪ねたことがあるか、などを考慮する[5]。
診断
確定診断 神経症状を発症した患者では、骨髄液をBSK2培地に接種し、34℃ で2 - 4週間培養し、病原体を分離する。抗体の検出は、ELISA、ウエスタンブロット法、間接蛍光抗体法 (IFA) などが用いられる[4]。
治療
ドキシサイクリン、セフトリアキソン、テトラサイクリン等を投与する[6]。マダニに刺されただけで発疹などの症状が出ない場合は、一般に抗生物質は使用しなくともよい[5]。
日本では使用可能なワクチンはない[4]。
治療後症候群
編集森林を歩く際の注意
編集
●足首から脹脛にかけて露出しないようにズボンの裾を止める、もしくは靴下の中に入れ込む。
●ダニの付着が判別しやすい明るい色の衣服を着用し、休憩時などに同行者同士でダニの付着の有無を確認する。
●ダニを取り除くときにはピンセットや先のとがった毛抜きなどを用い、皮膚にできるだけ近いところでダニの頭か口を挟んでまっすぐ上に引き抜く。体の部分を挟むと、つぶれて機械的に病原体の注入が起こり、感染の確率が高まるので、挟んではいけない[4][5]。
●取り除いたダニは保管しておく。後日、症状が出た場合には病院へ持参する。咬着後24時間以内に除去すると、感染率が低いと言われている。
●スプレー式の防虫剤は有効なので、必要に応じて利用する。
関連項目
編集脚注
編集
(一)^ 佐々保壽, 川端真人, 井口和幸, 河野均也、﹁腹部に巨大紅斑を生じライム病と診断した症例﹂ ﹃感染症学雑誌﹄ 1988年62巻5号 p.500-502, doi:10.11150/kansenshogakuzasshi1970.62.500
(二)^ Steere, A. C., Malawista, S. E., Snydman, D. R., Shope, R. E., Andiman, W. A., Ross, M. R. & Steele, F. M.: Lyme arthritis. "An epidemic of oligoarticular arthritis in children and adults in three Connecticut communities." Arthritis Rheum., 20: 7-17, 1977, doi:10.1002/art.1780200102
(三)^ “世界の医療事情 アメリカ合衆国︵ニューヨーク︶”. 外務省. 2014年4月20日閲覧。
(四)^ abcde“ライム病”. 健康局 結核感染症課. 厚生労働省. 2011年12月2日時点のオリジナルよりアーカイブ。2016年9月9日閲覧。
(五)^ abcdefgライム病 MSDマニュアル プロフェッショナル版
(六)^ abライム病とは 国立感染症研究所
(七)^ Post-treatment Lyme Disease Syndrome. アメリカ疾病予防管理センター(CDC). (2017-12-01) 2017年12月3日閲覧。.
(八)^ “しつこいライム病”. Natureダイジェスト 12(10). (2015-10). doi:10.1038/ndigest.2015.151008a 2017年12月3日閲覧。.
(九)^ “しつこいライム病”. 日経サイエンス. (2015-09-25) 2017年12月3日閲覧。.
(十)^ Bransfield RC. (2017-06-16). “Suicide and Lyme and Associated Diseases.”. Neuropsychiatr Dis Treat. 13: 1575–87. doi:10.2147/NDT.S136137. PMC 5481283. PMID 28670127.
(11)^ Munir A, Aadil M, Rehan Khan A. (2017-09-02). “Suicidal and homicidal tendencies after Lyme disease: an ignored problem.”. Neuropsychiatr Dis Treat. 13: 2069–71. doi:10.2147/NDT.S145359. PMC 5546819. PMID 28814875.
外部リンク
編集- 感染症の話-ライム病 - 国立感染症研究所(細菌部)
- ダニ媒介脳炎について - 横浜市衛生研究所
- ライム病ボレリア菌(京都大学 細菌データベース) - ウェイバックマシン(2009年6月13日アーカイブ分)