診断
表示


医学的診断︵いがくてきしんだん、英: medical diagnosis、Dx, Dx, Ds[1]︶は、医師が患者の病状を検査、診察して行う医学・医療的判断であり、一般に改善や治療のための示唆・勧告・指示を含む[2]。
単に診断︵しんだん、英: diagnosis︶というとやや曖昧で、︵エンジニアなどが行う︶機械の診断や、企業診断士やコンサルティングファームが行う経営診断なども広く含んでしまうが、﹁医学的診断﹂というと医師が患者に関して行うものをはっきりと指している。

現代の医療では血液検査は強力な手法であり、医師は血液検査から非常 に多くの情報を得る。血液検査の数値だけでおおむね診断がついてしまう場合もある。医師がどの項目の検査を行うか指定でき、﹁腫瘍マーカー﹂というものもあり、さらに細分化してどのマーカーの値が高くなっているかでどこの部位に癌が生じているかも、血液検査で判る[3]。この写真は血液検査の装置。その操作は臨床検査技師のしごと。

X線撮影は骨について多くの情報をもたらす。たとえば骨折の有無や部 位の特定などには非常に役立つ。
一般的には診断手順は次のような構成であり、利用可能なさまざまな方法が含まれている。
●すでに与えられた情報をさらにデータ収集で補完する。これには、病歴の聞き取り︵患者に近い別の人からする可能性もある︶、身体所見、さまざまな診断検査などが含まれることがある。
診断検査は、疾患の診断または発見を助けるために行われる、あらゆる種類の医学的検査である。
診断検査はまた、疾患が確定した人の予後情報を提供するために使用されることもある[4]。
●回答、検査所見、その他の結果を処理する。他の医療機関や、その分野の専門家へ相談することもある。
鑑別診断の実施や、医学的アルゴリズムに従うなど、診断手順には多くの方法や技術がある[5]:198。実際には、診断手順には複数の方法の構成要素が含まれることがある[5]:204。
概要[編集]
診断に必要な情報は、通常、医療を求める人の病歴と身体所見から収集される。多くの場合、その過程で医学的検査などの1つ以上の診断手順︵英: diagnostic procedures︶も行われる。死後診断は、医学的診断の一種と見なされることもある。 多くの徴候や症状が非特異的であるため、診断は困難な場合が多い。たとえば、皮膚が赤くなること︵紅斑︶は、それ自体が多くの疾患の徴候であり、医療専門家に何が悪いのかを教えてはくれない。そのため、いくつかの可能性のある説明を比較対照する鑑別診断 (en:英語版) を行う必要がある。そのためには、さまざまな情報の相関関係を調べ、それに続いてパターンを認識し、区別することが必要である。時には、症状特徴的な徴候や症状︵または症状の1つのグループ︶によって、この過程が容易になることもある。 診断というのは難しい行為なので、誤診がある程度の割合生じる。 診断は、医師の診察手順において主要な位置を占めている。統計学の観点から、診断手順には分類テストが含まれる。医学的用途[編集]
診断手順という意味での診断とは、個人の病態を、治療や予後に関する医学的な決定を可能にするために、個別の区別されたカテゴリーに分類する試みと見なすことができる。その後、診断所見は、しばしば疾患やその他の病態という観点から説明される。︵ただし誤診の場合は、個人の実際の疾患や病態は、その個人の診断とは同じとならない︶。 診断手順は、医師、理学療法士、歯科医師、足病医、検眼医、ナースプラクティショナー︵上級の看護師︶、医療科学者、または医師助手など、さまざまな医療従事者によって行われることがある。この記事では、これらの職種区分のいずれかとして診断医を用いる。 診断手順︵およびそれによって得られた所見︶は、必ずしも対象となる疾患や病態の病因の解明、すなわち、疾患や病態を引き起こした原因を明らかにするとは限らない。このような解明は、治療を最適化し、予後をさらに特定し、将来の疾患や病態の再発を防ぐのに役立つ可能性がある。 最初の課題は、診断手順の対象となる適応を検出することである。適応は次のとおりである。 ●たとえば、解剖学︵人体の構造︶、生理学︵人体の働き︶、病理学︵解剖学と生理学から何が問題なのか︶、心理学︵思考と行動︶、人間の恒常性︵ホメオスタシス。体のシステムのバランスを保つ機構︶などの観点から説明できる、正常とされているものからの逸脱を検出することである。何が正常な状態であるかを知り、それらの基準に照らして患者の現在の病態を測定することは、患者の恒常性に対する特定の逸脱やその程度を判断し、さらなる診断処理の適応を数値化するのに役立つ。 ●患者からの訴え。 ●患者が診断医を求めているという事実はそれ自体、診断手順を行うための徴候となりうる。たとえば、医師の診察では、患者が何らかの訴えを始める前でも、待合室から診察室までの患者の歩行を観察することで、医師はすでに診断処理の実行を始めている場合がある。 すでに進行中の診断手順の間にも、別の潜在的に併存する疾患や病態に対して、別の個別の診断手順を行うよう指示することがある。これは、核磁気共鳴画像法などの放射線検査や、進行中の診断に関連しない血液検査を含む血液検査パネルなどの包括的な検査で起こりうるもので、目的の要因とは無関係の徴候が偶発的に発見された結果として行われることがある。診断手順[編集]


鑑別診断[編集]
詳細は「鑑別診断」および「en:Differential diagnosis」を参照
鑑別診断の方法は、徴候や症状を引き起こす可能性のある疾患や病態の候補をできるだけ多く見つけ、その後、さらなる医学的検査やその他の処理によって候補を消去、あるいは候補を多かれ少なかれ可能性のあるものにする過程が続き、可能性のある疾患や病態が1つに絞られる段階に到ることを目指している。最終結果は、考えられる病態を確率または重大度の大きさで順位付けしたリストとして残されることもある。このようなリストは、多くの場合、コンピュータ補助診断システムによって生成される[6]。
この方法で得た診断所見は、多かれ少なかれ、除外診断と見なすことができる。たとえ、可能性のある疾患や病態を1つももたらさなかったとしても、少なくとも切迫した生命を脅かす病態を除外することは可能である。
診断医が現在の病態を確認していない限り、診断を確定または反証するだけでなく、患者の状態を記録し病歴を最新に保つために、医用画像などのさらなる医学的検査が実行または予定される。
この過程で予期しない所見が得られた場合、当初の仮説が除外される可能性があり、診断医は他の仮説を検討する必要がある。
パターン認識[編集]
パターン認識法では、診断医は、経験を使用して臨床的特徴のパターンを認識する[5]:198,[7]。これは主に、特定の症状や徴候が特定の疾患や病態に関連していることに基づいており、必ずしも鑑別診断に含まれる﹁より認知的な処理﹂を伴うものではない。 この方法は、疾患が﹁明らか﹂な場合に主に用いられる方法であり、あるいは診断医の経験により疾患を迅速に認識できる場合がある。理論的には、実際の疾患が何であるかがはっきりしなくても、特定の徴候や症状のパターンを特定の治療法に直接関連付けることができるが、そのような妥協は、実際には別の治療法がある診断を見逃すという相当なリスクを伴うので、診断ができない場合に限定されるかもしれない。診断基準[編集]
詳細は「臨床症例の定義」を参照
診断基準︵しんだんきじゅん、英: diagnostic criteria︶とは、臨床医が正しい診断を決定するために用いる、徴候と症状、検査結果による特定の組み合わせのことである。
診断基準のいくつかの例として、臨床症例定義とも呼ばれるものがある。
●遺伝性非ポリポーシス大腸癌のアムステルダム基準
●多発性硬化症のマクドナルド基準
●全身性エリテマトーデスのACR基準
●レンサ球菌性咽頭炎のセンター基準
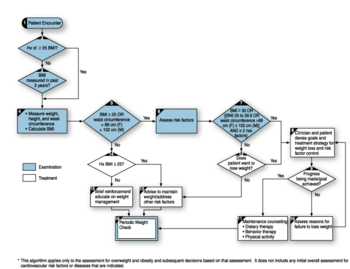
過体重や肥満の評価と治療のための医学的アルゴリズムの例。
診断手順を行う際に使用できるその他の方法を次にあげる。
臨床判断支援システム[編集]
臨床判断支援システム︵英: clinical decision support systems︶は、医療従事者の意思決定作業を支援するために設計された対話型のコンピュータープログラムである。臨床医はソフトウェアと対話し、臨床医の知識とソフトウェアの両方を活用して、人間やソフトウェアが単独で行うよりも優れた患者データの分析を行う。通常、システムは臨床医が確認するための提案を行い、臨床医は有用な情報を選択し、誤った提案を削除する[8]。プログラムによっては、心臓モニターの出力を読み取るなど、臨床医に代わってこれを行うものもある。このような自動化された過程は、通常、米国食品医薬品局︵FDA︶によって﹁機器︵device︶﹂と見なされ、規制当局の承認が必要となる。一方、臨床医を﹁支援︵support︶﹂しても代替はしない臨床判断支援システムは、︵1︶基礎となるデータを明らかにし、︵2︶基礎となる論理を明らかにし、︵3︶臨床医に判断の形成と決定を任せる、というFDAの基準を満たすものは﹁拡張知能︵Augmented Intelligence︶﹂と見なされる。診断手順のその他の方法[編集]

誤診[編集]
詳細は「誤診」を参照
診断は難しい行為なので、ある程度の割合で誤診が生じる。
全米アカデミーズによる2015年の報告書によると、ほとんどの人々は生涯で少なくとも1回の誤診断を経験するとされている[9]。
誤診断の原因と要因は次のとおりである[10]。
●疾患の徴候が十分に現れない
●特定の疾患が考慮から除外される
●診断のある側面が過度に重視されている
●他の多くの疾患を示唆した病状を伴う希な疾患である
●その症状は希にしか現れない
弊害[編集]
診断の問題は、医療過誤の支払いの主な原因であり、25年間のデータと350,000件の請求を対象とした調査では、支払い総額の35%を占めている[11]。過剰診断[編集]
詳細は「過剰診断」を参照
過剰診断とは、患者の一生の間に症状や死亡を引き起こすことのない﹁疾患﹂を診断することである[12]。これは、人々を不必要に患者に変え、経済的浪費︵過剰診療︶や害を及ぼす可能性のある治療につながる問題である[13]。過剰診断は、ある疾患が正しく診断されたにもかかわらず、その診断が無関係であった場合に起こる。正しい診断でも、その疾患に対する治療法がない、必要がない、あるいは望まれていないため、無関係になるかもしれない[14]。
ラグタイム[編集]
医学診断を行う場合、ある疾患や病態の診断に至るまでに要する時間の遅れをラグタイム︵時間差、lag time︶という。ラグタイムの種類は主に次の通りである。 ●発症から医療受診までのラグタイム‥ 発症から医療提供者を訪問するまでの時間[15]。 ●初診から診断までのラグタイム‥ 最初の受診から診断までの時間[15]。 ●X線写真の読影の遅れによるラグタイムは、医療提供における主要な課題されている。米国保健福祉省の報告で伝えられたところによると、患者が退院する前に緊急救命室の医師がX線の査読を行えることはめったにないとのことである[16]。 長いラグタイムは、しばしば﹁診断に至る旅︵diagnostic odyssey︶﹂と呼ばれる。歴史[編集]
詳細は「医学診断の歴史」を参照
医学的診断の最初の記録された例は、古代エジプトにおけるイムホテプ︵紀元前2630-2611︶の著書に見られる︵エドウィン・スミス・パピルス︶[17]。また、バビロニアの医学書、エサギル・キン・アプリ︵fl.紀元前1069-1046年︶が著した﹃診断書︵Diagnostic Handbook︶﹄では、病気や疾患の診断に経験主義、論理主義、合理主義を用いることが導入された[18]。中国伝統医学では、﹃黄帝内経︵Yellow Emperor's Inner Canon, or Huangdi Neijing︶﹄に記載されているように、検査、聴診-嗅覚、問診、触診 (en:英語版) という4つの診断方法を規定した[19]。古代ギリシアの医者であるヒポクラテスは、診断を下すために、患者の尿を味見し、汗の匂いを嗅いだことが知られている[20]。
用語[編集]
医学的診断、あるいは診断を行う実際の過程は、認知的な過程である。臨床医は、いくつかの情報源を使用し、パズルの断片を組み合わせて、診断所見を形成する。初診時の診断所見は、特定の疾患や病態ではなく、疾患の分類を表す広義語にすることもある。最初の診断所見の後、臨床医は追跡検査や処置を行い、最初の診断を支持または否定するためにより多くのデータを得、より具体的な水準に診断を絞り込もうとする。このように、診断手順は、臨床医が診断の可能性を絞るために使用する特殊な道具である。 diagnosis︵診断︶の複数形は diagnoses である。動詞は diagnose で、診断する人を diagnostician︵診断医︶と呼ぶ。語源[編集]
diagnosis [daɪ.əɡˈnoʊsɪs] という語は、ラテン語の diagnōsis を介し、古代ギリシャ語の διάγνωσις (diágnōsis) から、διαγιγνώσκειν (diagignṓskein) に由来し、﹁見分ける、区別する﹂という意味である[21]。社会と文化[編集]
社会的背景[編集]
診断にはさまざまな形態がある[22]。それは、疾患、病変、機能障害、または能力低下に名前を付けることかもしれない。それは、管理上の命名または予後の命名の演習かもしれない。それは、連続した異常の度合いを示すこともあれば、分類された異常の種類を示す場合もある。それは、患者や医師に対する権力、倫理、金銭的インセンティブなど、医療以外の要因に影響される。それは、簡潔な要約でもよく、物語や比喩の形をとった広範な定式化であってもよい。それは、支払い、処方、通知、情報、助言の引き金となるコンピュータコードなどの通信手段かもしれない。それは、病原体的または健康生成論的であるかもしれない。一般的に、それは不確実で暫定的なものである。 医療提供者は、診断所見に基づき、治療や追跡検査を含む管理計画を提案することができる。この時点から、医療提供者は患者の病態を治療するだけでなく、病因、進行、予後、その他の結果、可能な治療法について患者を教育し、健康を維持するための助言を提供することができる。 提案される治療計画は、特定の病気の治療に関して医療現場から提供される医療ガイドラインに基づき、治療および︵必要に応じて︶状態や治療の進行を監視するためのフォローアップ診察や検査を含む。 関連情報を、患者の医療記録に追加する必要がある。 通常は効果がある治療に反応しない場合、診断の見直しが必要であることを示す可能性がある。 ナンシー・マックウィリアムズは、診断が必要な5つの理由をあげている。 ●治療計画のため ●予後に関連する情報を含むため ●患者の利益を保護するため ●診断があれば、療法士が患者に共感するため ●一部の恐怖心を持つ患者が治療を拒否する可能性を減らすため[23]問題指向型診断[編集]
各種検査値の正常/異常に囚われ、ひいては患者のクオリティ・オブ・ライフよりも﹁検査値の正常化﹂を優先して治療しているのではないかという批判が投げかけられるようになったことに対する反省として、現在では問題指向型(Problem-oriented:PO)臨床診断が各大学・教育病院で広められつつある。これは1968年に米国の医師ウィードによって提唱されたもので、まず何よりも患者の訴えを最も重要な情報として扱う[24]。 S(Subjective):患者の訴え︵ただし、文字通りに受け取ってはならない︶。 O(Objective):他覚的所見。まず五感を駆使して患者の状態を捉え、さらに各種検査の結果も入る。 A(Assessment):上記に対する医療者の解釈。 P(Plan):Aに基づき、今後なすべきこと。 SとOは医療者の主観を交えずに書かなければならない。 この方法の長所は、 (一)診療録を書くことを通して患者の問題を洗い出すことが出来る。 (二)何が一番の問題かが分かり、優先すべき治療が分かる。 (三)ほかの医療者とも情報・判断を共有しやすい。 という点にある。臨床決断分析[編集]
これまでは、ある疾患に対して唯一最良の医療的介入︵検査や治療︶手段が存在すると言う意識が医療者の間にはあり、従って治療手段決定まで含めた判断プロセスを﹁診断﹂とする暗黙の了解があった。そこではシャーロック・ホームズの推理法が成立する。 しかし、根拠に基づく医療が示すのもあくまで確率論的な数字でしかない。診断がつかないうちに治療を始めなければならない緊急事態も存在する。さらにそのような切迫した状況で、延命治療を希望するか拒否するかと言う患者の価値観も重視しなければならなくなって来ている。 こうした不確定要素が多々ある中で、価値判断の方法論を確立すべくHunickとGlasziouが提唱しているのがPROACTIVEモデルである[25]。ここでは医療資源の問題から患者の価値観まであらゆる要素を考慮に入れ、確率論で数値化・自動化できる計算はコンピュータに任せ、最終的な価値判断を行う。種類[編集]
診断には次にあげる亜類型がある。
臨床診断
診断検査ではなく、医学的な徴候と申告された症状に基づいて行われる診断。
検査診断
患者の身体所見ではなく、︵検査室で行われる︶検査結果や試験結果に大きく基づく診断。たとえば、感染症の適切な診断には通常、徴候と症状の検査、および臨床検査結果と、関与する病原体の特徴の両方が必要である。
放射線診断
主に医用画像検査の結果に基づく診断。若木骨折は一般的な放射線診断である。
組織診断
生検や臓器全体などの組織の、巨視的、顕微鏡的、および分子検査に基づく診断。たとえば、癌︵がん︶の確定診断は、病理医による組織検査で行われる。
主診断
患者の主訴 (en:英語版) または治療の必要性に最も関連する単一の医学的診断。多くの患者は追加の診断を受けている。
入院時診断
患者が入院した理由として付与された診断。実際の問題や、患者が退院した時に記録される診断である退院時診断とは異なる場合がある[26]。
鑑別診断 (en:英語版)
徴候、症状、検査所見に関連する可能性のあるすべての診断を特定し、最終的な判断が下されるまで診断を除外する過程。
診断基準
臨床医が正しい診断を決定するために使用する徴候、症状、検査結果の組み合わせを指定したもの。通常、これらは国際的な委員会により発行される基準であり、最先端の技術を用いて最高の感度と特異性を提供し、病態の存在を重視するように設計されている。
出生前診断
出生前に行われる診断作業
除外診断
病歴、診察、検査からその存在を完全に確定することができない医学的状態。したがって、他のすべての合理的な可能性を排除することによって診断される。
二重診断
2つの関連するが別個の医学的状態または併存疾患を診断すること。この用語は、ほとんどの場合、重篤な精神疾患と物質使用障害の診断を指すが、遺伝子検査が普及するにつれて、複数の遺伝性疾患を併発している患者の多くの症例が明らかになった[6]。
自己診断
自分自身の健康状態を診断または特定すること。自己診断は非常に一般的である。
遠隔診断
遠隔医療︵telemedicine︶の一種で、患者と物理的に同じ部屋にいることなく診断すること。
看護診断
看護診断は、生物学的なプロセスに焦点を当てるのではなく、変化への準備や支援を受け入れる意志など、生活の中での状況に対する人々の反応を特定する。
コンピュータ補助診断
症状を伝えることでコンピューターが問題を特定し、患者を最大限に診断することができる[27][6]。集団診断では、症状が見られる体の部位を特定することから始まり、コンピュータがデータベースと照合して対応する疾患を相互参照し、診断を提示する[28]。
過剰診断
患者が一生の間に症状や苦痛、死亡を引き起こすことのない﹁疾患﹂の診断。
ゴミ箱診断
公式な響きを与えることで患者を安心させるため、医療提供者を効果的に見せるため、あるいは治療の承認を得るためなど、本質的に医学的ではない理由で、患者または医療記録管理につけられる漠然とした、あるいは完全に偽の医学的あるいは精神医学的なラベル付けをいう。
また、この用語は、回腸嚢炎や老衰など[要出典]、論争のある、説明が不十分な、乱用された、または分類が疑わしい診断に対する蔑称語として使われたり、身体的空腹に対する正常な反応を反応性低血糖と呼ぶなど、過剰医療となる診断を否定するために使われる。
遡及的診断
歴史上の人物や特定の歴史上の出来事に対して、現代の知識、方法、および疾患分類を用いて病気のラベル付けをすること。
参照項目[編集]
●診断コード - 疾患、障害、症状、中毒、薬物や化学物質の有毒作用、けがやその他の理由をグループ化し、識別するためのツール ●診断群分類 - 病気の症例をグループに分類するシステム。医療費の評価方法などで用いる。 ●精神障害の診断と統計マニュアル - 精神障害を分類するための共通言語と標準的な基準 ●医師と患者の関係 - 医療と医学の実践の中心的な関係 ●病因 - 疾患や病理の原因や起源を意味するもの ●国際疾病分類 (ICD) - 疫学、健康管理、臨床の目的で広く用いられる診断ツール ●医学分類 - 診断や処置に関する記述を標準化された統計コードに変換するためのプロセス ●診断と治療のメルク・マニュアル- 世界で最も売れている最も古い英語の医学教科書 ●医療過誤 - 予防可能な治療の悪影響 ●疾病分類学 - 病気の分類を扱う医学の一分野 ●看護診断 - 患者の個人・家族・地域社会における実際または潜在的な健康問題や生活過程に対する経験や反応に関する臨床的判断 ●病態形成 - 疾患や障害が発生する過程 ●病理学 - 疾患や怪我の原因や影響を研究する学問 ●着床前遺伝子診断 - 着床前の胚の遺伝子プロファイリング ●予後 - 疾患の進展、生活の質、健康問題などの可能性または予測 ●徴候 - 患者の病気・怪我・状態など、他者が観察または検出可能な体の状態 ●症状 - 患者自身が異常を知覚している体の状態一覧[編集]
●精神医学で使われる診断分類と評価尺度一覧 ●病名の一覧 ●障害名の一覧 ●症状別鑑別診断の一覧 ●Category:病気脚注[編集]
(一)^ See List of medical abbreviations: D for variants.
(二)^ ブリタニカ国際大百科事典 小項目事典 ︻診断︼
(三)^ [1]
(四)^ Thompson, C. & Dowding, C. (2009) Essential Decision Making and Clinical Judgement for Nurses.
(五)^ abcdLanglois, John P. (2002). “Making a Diagnosis”. In Mengel, Mark B.; Holleman, Warren L.; Fields, Scott A.. Fundamentals of Clinical Practice (2nd ed.). New York, N.Y.: Kluwer Academic/Plenum Publishers. ISBN 0-306-46692-9
(六)^ abcWadhwa, R. R.; Park, D. Y.; Natowicz, M. R. (2018). “The accuracy of computer‐based diagnostic tools for the identification of concurrent genetic disorders”. American Journal of Medical Genetics Part A 176 (12): 2704–09. doi:10.1002/ajmg.a.40651. PMID 30475443.
(七)^ Sushkova, Olga; Morozov, Alexei; Gabova, Alexandra; Karabanov, Alexei; Illarioshkin, Sergey (2021). “A Statistical Method for Exploratory Data Analysis Based on 2D and 3D Area under Curve Diagrams: Parkinson's Disease Investigation”. Sensors 21 (14): 4700. Bibcode: 2021Senso..21.4700S. doi:10.3390/s21144700. PMC 8309570. PMID 34300440.
(八)^ Decision support systems. 26 July 2005. 17 Feb. 2009 <http://www.openclinical.org/dss.html>
(九)^ [[National Academies of Sciences, Engineering, and Medicine |en:National Academies of Sciences, Engineering, and Medicine]] 著、Balogh, Erin P、Miller, Bryan T、Ball, John R 編﹃Improving Diagnosis in Health Care﹄The National Academies Press、Washington, DC、2015年、S-1頁。doi:10.17226/21794。ISBN 978-0-309-37769-0。PMID 26803862。  (十)^ Johnson, P. E.; Duran, A. S.; Hassebrock, F.; Moller, J.; Prietula, M.; Feltovich, P. J.; Swanson, D. B. (1981). “Expertise and Error in Diagnostic Reasoning”. Cognitive Science 5 (3): 235–83. doi:10.1207/s15516709cog0503_3.
(11)^ “Diagnostic errors are leading cause of successful malpractice claims”. The Washington Post. (2012年4月30日). オリジナルの2018年12月5日時点におけるアーカイブ。 2016年10月31日閲覧。
(12)^ What is overdiagnosis?. Institute for Quality and Efficiency in Health Care (IQWiG). (20 April 2017)
(13)^ Coon, Eric; Moyer, Virginia; Schroeder, Alan; Quinonez, Ricardo (2014). “Overdiagnosis: How Our Compulsion for Diagnosis May Be Harming Children”. Pediatrics 134 (5): 1013–23. doi:10.1542/peds.2014-1778. PMID 25287462.
(14)^ Gawande, Atul (4 May 2015). “America's Epidemic of Unnecessary Care”. The New Yorker.
(15)^ abChan, K. W.; Felson, D. T.; Yood, R. A.; Walker, A. M. (1994). “The lag time between onset of symptoms and diagnosis of rheumatoid arthritis”. Arthritis and Rheumatism 37 (6): 814–20. doi:10.1002/art.1780370606. PMID 8003053.
(16)^ Office of Health and Human Services: Office of Inspector General (1993年). “Medicare's Reimbursement for Interpretations of Hospital Emergency Room X-Rays”. Department of Health and Human Services Office of Inspector General. 2022年7月10日閲覧。
(17)^ “Edwin Smith Papyrus”. 2015年2月28日閲覧。
(18)^ H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, pp. 97–98, Brill Publishers, ISBN 90-04-13666-5.
(19)^ Jingfeng, C. (2008). “Medicine in China”. Encyclopaedia of the History of Science, Technology, and Medicine in Non-Western Cultures. pp. 1529–34. doi:10.1007/978-1-4020-4425-0_8500. ISBN 978-1-4020-4559-2
(20)^ “What Would Hipocrates Do?” (2008年9月23日). 2015年2月28日閲覧。
(21)^ “Online Etymology Dictionary”. 2022年7月3日閲覧。
(22)^ Treasure, Wilfrid (2011). “Chapter 1: Diagnosis”. Diagnosis and Risk Management in Primary Care: words that count, numbers that speak. Oxford: Radcliffe. ISBN 978-1-84619-477-1
(23)^ McWilliams, Nancy (2011). Psychoanalytic Diagnosis. Guilford. p. 8. ISBN 978-1-60918-494-0
(24)^ H.Harold Friedman著 日野原重明監訳 ﹃PO臨床診断マニュアル﹄メディカル・サイエンス・インターナショナル ISBN 4-89592-294-4
(25)^ Myriam Hunink, Paul Glasziou 著 福井次矢 監訳 ﹃医療・ヘルスケアのための決断科学―エビデンスと価値判断の統合﹄医歯薬出版 ISBN 4-263-20554-5
(26)^ “admitting diagnosis”. The Free Dictionary. 2022年7月10日閲覧。
(27)^ Berner, E. S.; Webster, G. D.; Shugerman, A. A. et al. (1994). “Performance of four computer-based diagnostic systems”. New England Journal of Medicine 330 (25): 1792–96. doi:10.1056/NEJM199406233302506. PMID 8190157.
(28)^ WebMed Solutions. “Connection between onset of symptoms and diagnosis”. 2019年2月13日時点のオリジナルよりアーカイブ。2012年1月15日閲覧。
(十)^ Johnson, P. E.; Duran, A. S.; Hassebrock, F.; Moller, J.; Prietula, M.; Feltovich, P. J.; Swanson, D. B. (1981). “Expertise and Error in Diagnostic Reasoning”. Cognitive Science 5 (3): 235–83. doi:10.1207/s15516709cog0503_3.
(11)^ “Diagnostic errors are leading cause of successful malpractice claims”. The Washington Post. (2012年4月30日). オリジナルの2018年12月5日時点におけるアーカイブ。 2016年10月31日閲覧。
(12)^ What is overdiagnosis?. Institute for Quality and Efficiency in Health Care (IQWiG). (20 April 2017)
(13)^ Coon, Eric; Moyer, Virginia; Schroeder, Alan; Quinonez, Ricardo (2014). “Overdiagnosis: How Our Compulsion for Diagnosis May Be Harming Children”. Pediatrics 134 (5): 1013–23. doi:10.1542/peds.2014-1778. PMID 25287462.
(14)^ Gawande, Atul (4 May 2015). “America's Epidemic of Unnecessary Care”. The New Yorker.
(15)^ abChan, K. W.; Felson, D. T.; Yood, R. A.; Walker, A. M. (1994). “The lag time between onset of symptoms and diagnosis of rheumatoid arthritis”. Arthritis and Rheumatism 37 (6): 814–20. doi:10.1002/art.1780370606. PMID 8003053.
(16)^ Office of Health and Human Services: Office of Inspector General (1993年). “Medicare's Reimbursement for Interpretations of Hospital Emergency Room X-Rays”. Department of Health and Human Services Office of Inspector General. 2022年7月10日閲覧。
(17)^ “Edwin Smith Papyrus”. 2015年2月28日閲覧。
(18)^ H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, pp. 97–98, Brill Publishers, ISBN 90-04-13666-5.
(19)^ Jingfeng, C. (2008). “Medicine in China”. Encyclopaedia of the History of Science, Technology, and Medicine in Non-Western Cultures. pp. 1529–34. doi:10.1007/978-1-4020-4425-0_8500. ISBN 978-1-4020-4559-2
(20)^ “What Would Hipocrates Do?” (2008年9月23日). 2015年2月28日閲覧。
(21)^ “Online Etymology Dictionary”. 2022年7月3日閲覧。
(22)^ Treasure, Wilfrid (2011). “Chapter 1: Diagnosis”. Diagnosis and Risk Management in Primary Care: words that count, numbers that speak. Oxford: Radcliffe. ISBN 978-1-84619-477-1
(23)^ McWilliams, Nancy (2011). Psychoanalytic Diagnosis. Guilford. p. 8. ISBN 978-1-60918-494-0
(24)^ H.Harold Friedman著 日野原重明監訳 ﹃PO臨床診断マニュアル﹄メディカル・サイエンス・インターナショナル ISBN 4-89592-294-4
(25)^ Myriam Hunink, Paul Glasziou 著 福井次矢 監訳 ﹃医療・ヘルスケアのための決断科学―エビデンスと価値判断の統合﹄医歯薬出版 ISBN 4-263-20554-5
(26)^ “admitting diagnosis”. The Free Dictionary. 2022年7月10日閲覧。
(27)^ Berner, E. S.; Webster, G. D.; Shugerman, A. A. et al. (1994). “Performance of four computer-based diagnostic systems”. New England Journal of Medicine 330 (25): 1792–96. doi:10.1056/NEJM199406233302506. PMID 8190157.
(28)^ WebMed Solutions. “Connection between onset of symptoms and diagnosis”. 2019年2月13日時点のオリジナルよりアーカイブ。2012年1月15日閲覧。
 (十)^ Johnson, P. E.; Duran, A. S.; Hassebrock, F.; Moller, J.; Prietula, M.; Feltovich, P. J.; Swanson, D. B. (1981). “Expertise and Error in Diagnostic Reasoning”. Cognitive Science 5 (3): 235–83. doi:10.1207/s15516709cog0503_3.
(11)^ “Diagnostic errors are leading cause of successful malpractice claims”. The Washington Post. (2012年4月30日). オリジナルの2018年12月5日時点におけるアーカイブ。 2016年10月31日閲覧。
(12)^ What is overdiagnosis?. Institute for Quality and Efficiency in Health Care (IQWiG). (20 April 2017)
(13)^ Coon, Eric; Moyer, Virginia; Schroeder, Alan; Quinonez, Ricardo (2014). “Overdiagnosis: How Our Compulsion for Diagnosis May Be Harming Children”. Pediatrics 134 (5): 1013–23. doi:10.1542/peds.2014-1778. PMID 25287462.
(14)^ Gawande, Atul (4 May 2015). “America's Epidemic of Unnecessary Care”. The New Yorker.
(15)^ abChan, K. W.; Felson, D. T.; Yood, R. A.; Walker, A. M. (1994). “The lag time between onset of symptoms and diagnosis of rheumatoid arthritis”. Arthritis and Rheumatism 37 (6): 814–20. doi:10.1002/art.1780370606. PMID 8003053.
(16)^ Office of Health and Human Services: Office of Inspector General (1993年). “Medicare's Reimbursement for Interpretations of Hospital Emergency Room X-Rays”. Department of Health and Human Services Office of Inspector General. 2022年7月10日閲覧。
(17)^ “Edwin Smith Papyrus”. 2015年2月28日閲覧。
(18)^ H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, pp. 97–98, Brill Publishers, ISBN 90-04-13666-5.
(19)^ Jingfeng, C. (2008). “Medicine in China”. Encyclopaedia of the History of Science, Technology, and Medicine in Non-Western Cultures. pp. 1529–34. doi:10.1007/978-1-4020-4425-0_8500. ISBN 978-1-4020-4559-2
(20)^ “What Would Hipocrates Do?” (2008年9月23日). 2015年2月28日閲覧。
(21)^ “Online Etymology Dictionary”. 2022年7月3日閲覧。
(22)^ Treasure, Wilfrid (2011). “Chapter 1: Diagnosis”. Diagnosis and Risk Management in Primary Care: words that count, numbers that speak. Oxford: Radcliffe. ISBN 978-1-84619-477-1
(23)^ McWilliams, Nancy (2011). Psychoanalytic Diagnosis. Guilford. p. 8. ISBN 978-1-60918-494-0
(24)^ H.Harold Friedman著 日野原重明監訳 ﹃PO臨床診断マニュアル﹄メディカル・サイエンス・インターナショナル ISBN 4-89592-294-4
(25)^ Myriam Hunink, Paul Glasziou 著 福井次矢 監訳 ﹃医療・ヘルスケアのための決断科学―エビデンスと価値判断の統合﹄医歯薬出版 ISBN 4-263-20554-5
(26)^ “admitting diagnosis”. The Free Dictionary. 2022年7月10日閲覧。
(27)^ Berner, E. S.; Webster, G. D.; Shugerman, A. A. et al. (1994). “Performance of four computer-based diagnostic systems”. New England Journal of Medicine 330 (25): 1792–96. doi:10.1056/NEJM199406233302506. PMID 8190157.
(28)^ WebMed Solutions. “Connection between onset of symptoms and diagnosis”. 2019年2月13日時点のオリジナルよりアーカイブ。2012年1月15日閲覧。
(十)^ Johnson, P. E.; Duran, A. S.; Hassebrock, F.; Moller, J.; Prietula, M.; Feltovich, P. J.; Swanson, D. B. (1981). “Expertise and Error in Diagnostic Reasoning”. Cognitive Science 5 (3): 235–83. doi:10.1207/s15516709cog0503_3.
(11)^ “Diagnostic errors are leading cause of successful malpractice claims”. The Washington Post. (2012年4月30日). オリジナルの2018年12月5日時点におけるアーカイブ。 2016年10月31日閲覧。
(12)^ What is overdiagnosis?. Institute for Quality and Efficiency in Health Care (IQWiG). (20 April 2017)
(13)^ Coon, Eric; Moyer, Virginia; Schroeder, Alan; Quinonez, Ricardo (2014). “Overdiagnosis: How Our Compulsion for Diagnosis May Be Harming Children”. Pediatrics 134 (5): 1013–23. doi:10.1542/peds.2014-1778. PMID 25287462.
(14)^ Gawande, Atul (4 May 2015). “America's Epidemic of Unnecessary Care”. The New Yorker.
(15)^ abChan, K. W.; Felson, D. T.; Yood, R. A.; Walker, A. M. (1994). “The lag time between onset of symptoms and diagnosis of rheumatoid arthritis”. Arthritis and Rheumatism 37 (6): 814–20. doi:10.1002/art.1780370606. PMID 8003053.
(16)^ Office of Health and Human Services: Office of Inspector General (1993年). “Medicare's Reimbursement for Interpretations of Hospital Emergency Room X-Rays”. Department of Health and Human Services Office of Inspector General. 2022年7月10日閲覧。
(17)^ “Edwin Smith Papyrus”. 2015年2月28日閲覧。
(18)^ H. F. J. Horstmanshoff, Marten Stol, Cornelis Tilburg (2004), Magic and Rationality in Ancient Near Eastern and Graeco-Roman Medicine, pp. 97–98, Brill Publishers, ISBN 90-04-13666-5.
(19)^ Jingfeng, C. (2008). “Medicine in China”. Encyclopaedia of the History of Science, Technology, and Medicine in Non-Western Cultures. pp. 1529–34. doi:10.1007/978-1-4020-4425-0_8500. ISBN 978-1-4020-4559-2
(20)^ “What Would Hipocrates Do?” (2008年9月23日). 2015年2月28日閲覧。
(21)^ “Online Etymology Dictionary”. 2022年7月3日閲覧。
(22)^ Treasure, Wilfrid (2011). “Chapter 1: Diagnosis”. Diagnosis and Risk Management in Primary Care: words that count, numbers that speak. Oxford: Radcliffe. ISBN 978-1-84619-477-1
(23)^ McWilliams, Nancy (2011). Psychoanalytic Diagnosis. Guilford. p. 8. ISBN 978-1-60918-494-0
(24)^ H.Harold Friedman著 日野原重明監訳 ﹃PO臨床診断マニュアル﹄メディカル・サイエンス・インターナショナル ISBN 4-89592-294-4
(25)^ Myriam Hunink, Paul Glasziou 著 福井次矢 監訳 ﹃医療・ヘルスケアのための決断科学―エビデンスと価値判断の統合﹄医歯薬出版 ISBN 4-263-20554-5
(26)^ “admitting diagnosis”. The Free Dictionary. 2022年7月10日閲覧。
(27)^ Berner, E. S.; Webster, G. D.; Shugerman, A. A. et al. (1994). “Performance of four computer-based diagnostic systems”. New England Journal of Medicine 330 (25): 1792–96. doi:10.1056/NEJM199406233302506. PMID 8190157.
(28)^ WebMed Solutions. “Connection between onset of symptoms and diagnosis”. 2019年2月13日時点のオリジナルよりアーカイブ。2012年1月15日閲覧。
ギャラリー[編集]
-
血圧を測っている医師。それと同時に、患者の顔色や表情も観察しているし、会話の内容からもさまざまな情報を集めている。
-
患者の背中の状態を確認している。
-
1927年、米国にて。
-
小児科の場合。聴診器で心音や呼吸音を聴いている医師。
-
小児科。咽頭の状態を確認。
-
耳鼻科では、耳の中も観察する。
-
歴史的な絵。診断中の医者︵日本、1860年︶。舌を出させ、舌の状態や咽頭部を確認している医者。
-
歴史的な写真。患者の手首に自分の指をあて「脈をとっている」つまり脈拍数を数えたり、安定しているか不安定か、また脈の強弱なども確認している医者。
-
血液検査の結果は一覧で返ってくる。
-
現代では生体モニタ、電子機器類も情報を得るために使う。
-
必要ならMRIの撮影も行う。
-
診断結果を患者に告げ、アドバイスをしている医師。
外部リンク[編集]
 ウィキメディア・コモンズには、診断に関するカテゴリがあります。
ウィキメディア・コモンズには、診断に関するカテゴリがあります。